Prolapsus : Comprendre, Prévenir et Guérir la Descente d'Organes
Ecrit le 02/04/2025 par Family Service,
Le prolapsus, appelé "descente d’organes" dans le langage courant, désigne un glissement vers le bas de tout ou partie d’un organe pelvien. Cela intervient à la suite du relâchement du plancher pelvien et des ligaments. Découvrez ce qu’est un prolapsus, quelles sont ses manifestations, comment le diagnostiquer et le traiter.
SOMMAIRE
- C'est quoi un prolapsus, une descente d'organes ?
- Descente d'organes, quels sont les symptômes d'un prolapsus pour la femme ?
- Quel examen, comment savoir si on a une descente d'organes ?
- Pessaire ou chirurgie, comment guérir le prolapsus ?
- Est-ce que le prolapsus, rectocèle ou cystocèle, est dangereux ?
C'est quoi un prolapsus, une descente d'organes ?
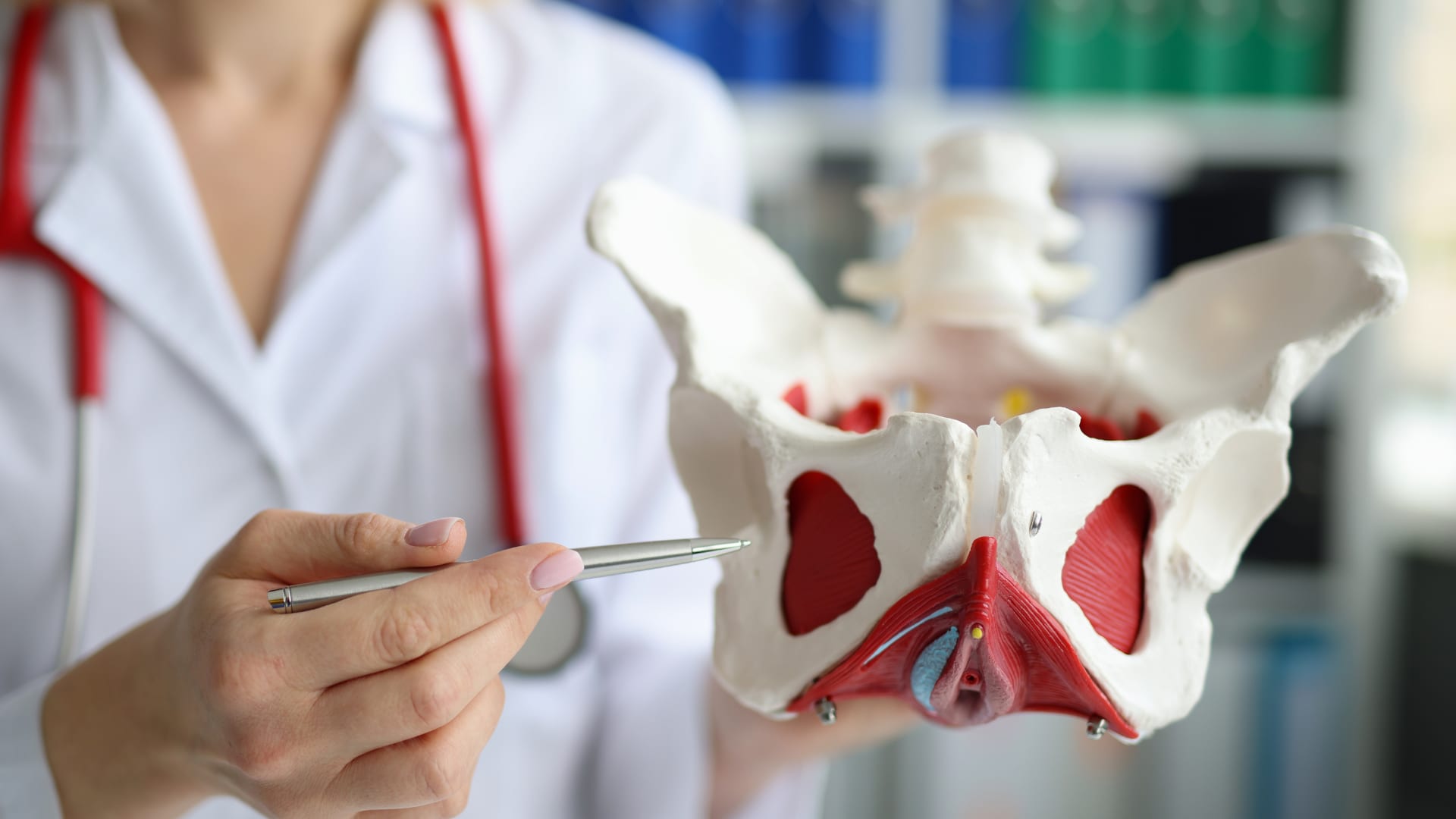
Le prolapsus génital désigne un glissement des organes pelviens (utérus, vessie et plus rarement, rectum) vers le bas. Selon l’organe saillant, le prolapsus porte différents noms : prolapsus apical (utérus), cystocèle (vessie), rectocèle (rectum). La descente dans le vagin se produit quand les ligaments et les muscles du périnée censés les soutenir se relâchent. En effet, ces organes sont maintenus en place par un double système :
- Le périnée ou plancher pelvien : le périnée est composé d’un ensemble de muscles tendus entre le sacrum et le pubis, qui ferment la partie basse du bassin.
- Les ligaments : ils fixent les organes du pelvis sur les os.
Ces organes hors de leur position normale peuvent appuyer sur la paroi du vagin, voire s’extérioriser au niveau de la vulve. Cette descente d’organes peut se manifester transitoirement ou de façon pérenne. Ce phénomène est observé très majoritairement chez les femmes.
Descente d'organes, quels sont les symptômes d'un prolapsus pour la femme ?
Les symptômes annonçant une descente d'organe, ou prolapsus des organes pelviens, varient en fonction de la gravité et de l’organe concerné. Une sensation de lourdeur ou de pression dans le bas-ventre est souvent le premier signe ressenti, s'accentuant en fin de journée ou après un effort physique.
Certaines femmes décrivent une gêne ou une impression de "boule" dans le vagin, parfois accompagnée d’une protrusion visible. Des douleurs lombaires peuvent également apparaître, surtout après une station debout prolongée. Des troubles urinaires comme des fuites, une difficulté à vider complètement la vessie ou une sensation d’urgence peuvent survenir, tandis que des inconforts digestifs, tels que la constipation ou des difficultés à évacuer les selles, sont parfois observés.
Lors des activités sexuelles, une sensation de gêne ou de diminution des sensations peut être ressentie. Ces symptômes, bien que progressifs, peuvent s’intensifier avec le temps et impacter la qualité de vie.
Comment débute un prolapsus utérin, vaginal ou rectal (anal) ?
Les premiers signes d’un prolapsus, qu’il s'agisse d'une descente dans le vagin, l'utérus ou rectum, recouvrent :
- une sensation de pesanteur ou de pression dans le bassin ;
- une boule contre la paroi vaginale ou une masse qui dépasse du vagin (extériorisation de l’organe) ;
- des douleurs dans le bas du dos ou dans le bassin ;
- des troubles urinaires : urgenturie, difficulté à uriner, fuites d’urine, cystites à répétition ;
- des troubles fécaux : difficulté à émettre des selles, envies fréquentes de déféquer, et parfois incontinence fécale ;
- des douleurs pendant l’activité sexuelle (dyspareunie) ;
- des brûlures, pertes et saignements vaginaux anormaux.
Ces symptômes varient selon le degré de descente d’organe et le type de prolapsus (apical, cystocèle ou rectocèle) auquel on est confronté. Ils sont intensifiés par l’effort physique et altèrent la qualité de vie de la personne.
Quel examen, comment savoir si on a une descente d'organes ?
Le diagnostic du prolapsus repose sur un examen clinique et les antécédents médicaux de la personne (grossesse, accouchement, hystérectomie…). Chez la femme, un examen gynécologique avec un speculum est réalisé pour identifier le type de prolapsus, c’est-à-dire l’organe victime d’une descente. Cet examen permet également d’évaluer le degré de descente de l’organe en question.
Pour évaluer la tonicité musculaire des sphincters, le médecin procède également à un toucher vaginal et à un toucher rectal en demandant à la personne de fournir des efforts de poussée.
Le médecin peut aussi demander des examens complémentaires, tels qu’un bilan urodynamique, une échographie pelvienne endovaginale ou une IRM pelvienne.
Pessaire ou chirurgie, comment guérir le prolapsus ?
Le traitement du prolapsus dépend de divers facteurs : gravité des symptômes, âge et préférences de la personne. Les options de traitement non chirurgicales comprennent :
- Des exercices de Kegel pour la femme : ces exercices, réalisés avec une sage-femme ou un kinésithérapeute, consistent à contracter et à relâcher les muscles du plancher pelvien pour renforcer le soutien des organes. La rééducation périnéale peut s’accompagner d’impulsions électriques par voie vaginale ou rectale pour tonifier les muscles.
- Le dispositif médical Pessaire : il s’agit d’un dispositif amovible en silicone qui est inséré dans le fond du vagin pour soutenir les organes en cas de prolapsus.
- Des mesures hygiéno-diététiques : perte de poids si nécessaire, adoption d’une alimentation équilibrée, pratique d’une activité physique douce régulière, sans fortes charges. Ces mesures peuvent aussi s'appliquer en préventif.
- Si au fil des années les symptômes persistent ou s’aggravent malgré ces traitements (Pessaire, rééducation), une intervention chirurgicale peut être envisagée pour réparer les tissus affaiblis et restaurer la position normale des organes. Plusieurs techniques peuvent être envisagées :
- La cœlioscopie : une prothèse est insérée dans l’abdomen pour maintenir les organes en position haute.
- La voie vaginale (autologue) : le chirurgien passe par le vagin pour fixer les organes aux ligaments pelviens par des fils et renforcer le plancher pelvien.
- L’occlusion vaginale (colpocléisis) : réalisée chez les femmes âgées, la fermeture du vagin vise à empêcher l’extériorisation des organes pelviens.
Il est évidemment nécessaire, dans quelques circonstances que ce soit, que la patiente aille consulter un médecin.
Un prolapsus génital peut-il disparaître ?
Dans certains cas légers, le prolapsus génital peut s’améliorer ou même disparaître spontanément, notamment après une grossesse ou à la suite d’une perte de poids, lorsque les pressions exercées sur le plancher pelvien diminuent. Un renforcement musculaire adapté, par le biais de la rééducation périnéale, peut également favoriser une amélioration des symptômes et freiner l’évolution du prolapsus.
Cependant, dans la majorité des cas, cette affection ne disparaît pas complètement d’elle-même, surtout si les tissus de soutien ont été durablement affaiblis. L’absence de prise en charge peut entraîner une aggravation progressive, rendant nécessaire un suivi médical et, dans certains cas, des solutions thérapeutiques comme l’utilisation de pessaires ou la chirurgie pour restaurer le soutien des organes pelviens.
Est-ce que le prolapsus, rectocèle ou cystocèle, est dangereux ?
Dans la plupart des cas, un prolapsus apical, rectocèle ou cystocèle n’est pas considéré comme une urgence médicale et ne présente pas de danger vital, sauf lorsqu’il entraîne une descente complète des organes à l’extérieur de l’orifice vulvaire ou rectal.
Bien qu’il ne provoque généralement pas de complications graves, il peut néanmoins altérer significativement le confort quotidien. Parmi les conséquences possibles, on retrouve des cystites récidivantes dues à une vidange incomplète de la vessie, des douleurs pelviennes ou lombaires persistantes, ainsi qu’une constipation chronique en cas d’atteinte du rectum.
Ces symptômes peuvent progressivement impacter la qualité de vie en limitant certaines activités physiques ou sexuelles affectant la vie intime. Une prise en charge adaptée, incluant des mesures préventives et des traitements ciblés, permet de mieux gérer ces désagréments et d’éviter une aggravation de la situation.
Peut-on mourir d'une descente d'organe ?
D’après le chirurgien gynécologue Henri Clavé, la descente d’organes dans le vagin, l'utérus ou le rectum, n’entraîne qu’exceptionnellement un risque vital, et lorsqu’un décès survient, il est généralement dû à des complications indirectes chez la patiente.
En l’absence de prise en charge, certaines complications sévères, comme une infection non traitée évoluant vers une septicémie, peuvent mettre en jeu le pronostic vital. Toutefois, ces situations restent rares, car le prolapsus génital est une affection progressive qui laisse généralement le temps d’intervenir avant d’atteindre un stade critique.
Une surveillance médicale régulière et une prise en charge adaptée permettent d’éviter ces complications et d’améliorer le confort de vie des patientes concernées.
Vous souhaitez enrichir nos contenus ou partager votre expertise ?
Faites-nous part de votre expertise !
Pour accéder aux formulaires, vous pouvez modifier vos choix en acceptant les cookies.
👩🏫 Une suggestion pour cet article ?
Partagez vos retours sur cet article afin que notre équipe éditoriale puisse l’enrichir.
💡 Vous êtes expert(e) sur le sujet ?
Contribuez avec votre expertise pour nous aider à proposer des contenus fiables et enrichissants.
Ajouter à ma liste
favoris